INTRODUCCIÓN – La bronquiolitis es una infección del tracto respiratorio inferior que ocurre en niños de menos de dos años de edad. Está causada frecuentemente por un virus y raramente por una bacteria. El virus causa inflamación de las pequeñas vías aéreas (bronquiolos, ver figura). La inflamación produce bloqueo parcial o completo de las vías aéreas, lo cual causa respiración sibilante (un sonido como un silbido que se oye durante la espiración). Cuando se bloquean parcial o totalmente las vías aéreas, entra menos oxígeno en los pulmones, causando potencialmente una disminución del nivel de oxígeno de la sangre.
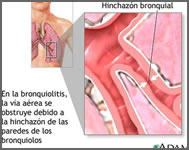 La bronquiolitis es una causa común de enfermedad y es la causa principal de hospitalización de niños pequeños. El tratamiento incluye medidas para asegurar que el niño toma líquidos adecuados y es capaz de respirar sin dificultad significativa. La mayoría de los niños comienzan a mejorar en una o dos semanas después del primer síntoma. Sin embargo la bronquiolitis puede causar enfermedad grave en algunos niños; es importante conocer los síntomas y signos que requieren evaluación y tratamiento.
La bronquiolitis es una causa común de enfermedad y es la causa principal de hospitalización de niños pequeños. El tratamiento incluye medidas para asegurar que el niño toma líquidos adecuados y es capaz de respirar sin dificultad significativa. La mayoría de los niños comienzan a mejorar en una o dos semanas después del primer síntoma. Sin embargo la bronquiolitis puede causar enfermedad grave en algunos niños; es importante conocer los síntomas y signos que requieren evaluación y tratamiento.
CAUSA – La bronquiolitis está causada habitualmente por una infección vírica. El virus sincitial respiratorio (VSR) es la causa más común. En el hemisferio norte, las epidemias de VSR ocurren habitualmente de noviembre a abril con un pico en enero o febrero. En el hemisferio sur las epidemias ocurren de mayo a septiembre, con un pico en mayo, junio o julio. En los climas tropicales y subtropicales, las epidemias estacionales se asocian con la estación lluviosa.
Todos virtualmente habremos sido infectados a la edad de tres años. Es frecuente ser infectado más de una vez, incluso en la misma estación; sin embargo las infecciones subsiguientes son normalmente más leves.
Los niños de más de dos años no desarrollan bronquiolitis típicamente, pero pueden ser infectados con el VSR. La infección con VSR en niños mayores de dos años normalmente causa síntomas similares a los del resfriado común o enfermedad sibilante leve.
CARACTERÍSTICAS CLÍNICAS
Síntomas y signos – La bronquiolitis normalmente se desarrolla uno a tres días después de los síntomas de inicio del resfriado común e incluyen los siguientes:
- Congestión y descarga nasal
- Tos suave
- Fiebre mayor de 38º (Ver información al final sobre la toma de temperatura en los niños)
Al progresar la infección y afectarse las vías aéreas inferiores, se pueden desarrollar otros síntomas, incluyendo los siguientes:
- Respiración muy rápida (60 a 80 veces por minuto) o con dificultad leve a severa
- Sibilancias (“pitos” en el pecho), que normalmente duran alrededor de siete días
- Tos persistente, que puede durar 14 o más días
- Dificultad para alimentarse que puede estar relacionado con la congestión nasal o la respiración rápida, lo que puede resultar en deshidratación
- Apetito disminuido
La apnea (una pausa en la respiración de más de 15-20 segundos) puede ser el primer signo de bronquiolitis en un niño. Esto ocurre más comúnmente en niños nacidos prematuramente y niños menos res dos meses.
Los signos de bronquiolitis severa incluyen retracciones (retracción de la piel alrededor de las costillas y en la base de la garganta), aleteo nasal (cuando las narices se agrandan durante la respiración), y gruñido. El esfuerzo requerido para respirar más rápido y más fuerte es agotador. En casos severos, un niño puede no ser capaz de continuar respirando por el mismo o ella misma.
Niveles bajos de oxígeno (llamado hipoxia) y piel con color azulado (llamada cianosis) puede desarrollarse si la enfermedad continúa progresando. La cianosis puede notarse primero en los dedos y uñas de los pies; lóbulos de las orejas; punta de la nariz, labios, o lengua; y por dentro de la mejilla. Cualquiera de estos síntomas o signos requiera una evaluación médica inmediata.
Un niño que está con gruñidos, quejumbroso, aparece cansado/agotado, cesa de respirar o tiene cianosis necesita atención médica urgente.
Contagiosidad – La causa más común de bronquiolitis, VSR, se transmite a través de las gotitas que contienen partículas virales; estas son exhaladas en el aire por la respiración, tos o estornudos. Estas gotitas pueden ser transportadas en las manos don de sobreviven y pueden transmitir la infección por varias horas. Si alguien con VSR en sus manos toca el ojo, la nariz o la boca de un niño puede causarle infección por el virus. Los adultos infectados con VSR pueden transmitirle fácilmente el virus al niño.
Un niño con bronquiolitis debe mantenerse lejos de otros niños e individuos susceptibles a infecciones respiratorias severas (por ejemplo, las personas con enfermedades pulmonares o cardiacas, o los que tienen un sistema inmune debilitado) hasta que las sibilancias y la fiebre se hayan ido.
Factores de riesgo para enfermedad severa – Algunos niños tienen mayor probabilidad de tener bronquiolitis severa o complicaciones de su enfermedad, los cuales pueden requerir tratamiento en un hospital. Los factores de riesgo para enfermedad severa y/o complicaciones incluyen los siguientes:
- Prematuridad (edad gestacional < de 37 semanas)
- Bajo peso al nacer
- Edad menos de 6 a 12 semanas
- Enfermedad pulmonar o de vías aéreas
- Enfermedad cardiaca
- Un sistema inmune debilitado
- Enfermedad neurológica
DIAGNÓSTICO – El diagnóstico de bronquiolitis se basa en la historia y exploración física. No son necesarios normalmente análisis de sangre ni radiografía de tórax.
Durante el examen físico, el médico observará como respira el niño o niña; la dificultad para respirar hará que el niño o niña respire más rápidamente o profundamente de lo normal. El médico también buscará los signos de trabajo aumentado de respirar (por ejemplo, retracciones, aleteo nasal). El médico auscultará sus pulmones; los sibilantes o crepitantes (ruidos anormales escuchados con el fonendoscopio) cuando el niño espira son comunes en los niños con bronquiolitis.
El médico también examinará los ojos, oídos, nariz y garganta del niño; la infección de ojos, garganta u oídos a menudo acompaña a la bronquiolitis.
Determinar la severidad – El médico debe determinar si la enfermedad del niño es severa o si hay riesgo de complicaciones. En estos casos, generalmente se recomienda la hospitalización para vigilar y monitorizar estrechamente al niño y proporcionarle líquidos intravenosos u oxígeno suplementario.
TRATAMIENTO
Atención urgente – Los padres deben buscar atención médica si el niño parece estar agravándose. Un niño con quejidos o gruñidos, que aparece cansado, cesa de respirar, o tiene cianosis necesita atención médica urgente.
La bronquiolitis severa debe ser evaluada en un departamento de urgencias o una clínica capaz de manejar enfermedades respiratorias urgentes. Esta es una enfermedad que puede amenazar la vida y el tratamiento no debe ser demorado por ninguna razón.
Cuidado sintomático – No hay tratamiento curativo para la bronquiolitis, de tal forma que el tratamiento está dirigido a los síntomas (por ejemplo, dificultad respiratoria, fiebre). Si el niño no requiere hospitalización el tratamiento puede incluir vigilancia y monitorización periódica, mantener al niño hidratado, y utilización de un humidificador o gotas nasales de suero salino.
Monitorización – La monitorización en el domicilio comprende observar al niño periódicamente en busca de signos o síntomas de agravamiento. Específicamente esto incluye vigilancia de un aumento de la frecuencia respiratoria, empeoramiento de las retracciones torácicas, aleteo nasal, cianosis, y capacidad disminuida para alimentarse. Los padres deben contactar con su médico para determinar si es necesaria una visita a la consulta y cuando, o si hay cualquier otra cuestión o preocupación.
Control de la fiebre – Los padres pueden darle al niño paracetamol para tratar la fiebre. El ibuprofeno puede darse a los niños mayores de seis meses. La aspirina no debe darse a ningún niño menor de 18 años.
No hay beneficio de estos medicamentos si el niño no tiene más de 38º, y no es necesario tratar la fiebre a todos los niños. Los padres deben hablar con su médico acerca de cuando y cómo tratar la fiebre.
Aire humidificado – El aire humidificado puede mejorar los síntomas de congestión nasal y descarga nasal. Para los niños pequeños, pueden intentar con gotas de suero salino para adelgazar el moco, seguido por succión para quitar temporalmente las secreciones nasales. En los niños mayores se puede utilizar un spray de suero salino antes de sonarse la nariz.
Ingesta de líquidos – Los padres deben animar a su hijo a tomar una cantidad adecuada de líquidos; no es necesario beber cantidades extra de líquidos. Los niños a menudo tienen el apetito reducido, y pueden comer menos de lo normal. Si un niño rechaza totalmente comer o beber por un periodo prolongado, orina menos a menudo, o tiene vómitos con la tos, el padre debe ponerse en contacto con su médico.
Otros tratamientos – Otros tratamientos tales como antibióticos, medicinas para la tos, descongestionantes, y sedantes no están recomendados. Los medicamentos para la tos y descongestionantes no se ha probado que sean beneficiosos y los sedantes pueden enmascarar el oxígeno bajo en la sangre y la dificultad para respirar.
Toser es una de las vías del cuerpo para limpiar los pulmones, y normalmente no requiere tratamiento. Al irse curando los pulmones, la tos causada por el virus se va resolviendo. Debe evitarse fumar en el domicilio o cerca del niño porque puede empeorar la tos del niño.
Los antibióticos no son efectivos para tratar la bronquiolitis porque está causada normalmente por un virus. Sin embargo los antibióticos pueden ser necesarios si la bronquiolitis se complica por una infección bacteriana, como una infección de oídos o una neumonía bacteriana (muy raramente).
Algunas veces, mantener la cabeza del niño elevada puede reducir el trabajo de respirar. Un niño puede ser sostenido hacia arriba en la cama con una almohada extra. Las almohadas no deben utilizarse con niños de menos de 12 meses.
Cuidado hospitalario – Aproximadamente 3% de los niños con bronquiolitis requerirán monitorización y tratamiento en el hospital. La mayoría de los niños reciben monitorización de signos vitales y cuidados de apoyo, incluyendo oxígeno suplementario y líquidos intravenosos, si son necesarios. Otros tratamientos son individualizados, basados en las necesidades del niño y respuesta al tratamiento.
Precauciones de aislamiento – Debido a que los virus que causan bronquiolitis son contagiosos, se deben tomar precauciones para prevenir la propagación del virus a otros pacientes y/o niños. Los padres pueden visitar y estar con el niño pero los hermanos y amigos no. Juguetes, libros, juegos, y otras actividades puede traerse a la habitación del niño. Todos los visitantes (enfermeras, doctores, padres) deben lavar las manos antes y después de salir de la habitación).
Monitorización – Cuando el niño es inicialmente hospitalizado, la frecuencia cardiaca, nivel de oxígeno, y frecuencia respiratoria serán monitorizadas. Así como el niño mejora, la frecuencia de la monitorización puede disminuirse.
Alimentación – La mayoría de los niños pueden continuar comiendo, amamantándose, o bebiendo normalmente en el hospital. Si el niño es incapaz o no está en disposición de comer o beber adecuadamente, la frecuencia respiratoria es demasiado rápida, o el niño tiene significativa dificultad para respirar o cesa de respirar, la nutrición y los líquidos deben darse por vena (intravenosamente).
Tratamientos – En algunos casos, se da un medicamento inhalado para abrir la vía aérea del niño (un broncodilatador). Si la medicación es beneficiosa, puede darse cada cuatro o seis horas si es necesaria para facilitar la respiración.
Algunos niños que son incapaces de coger suficiente oxígeno del aire de la habitación pueden necesitar oxígeno suplementario; se da habitualmente por cánulas nasales o a través de una mascarilla colocada sobre la nariz y la boca. Periódicamente si analiza el oxígeno en la sangre para determinar su nivel cuando el oxígeno es retirado. El objetivo es reducir y después suspender la administración de oxígeno suplementario cuando el niño está bien.
Si un niño está gravemente enfermo y es incapaz de respirar adecuadamente por si mismo o si misma, se puede insertar un tubo de respirar (tubo endotraqueal) puede insertarse en la boca y garganta. Este tubo se conecta a una máquina (llamada ventilador o respirador) que respira por el niño de forma regular. La utilización de un tubo endotraqueal y respirador es una medida temporal que se discontinúa cuando la inflamación de los bronquiolos se resuelve y el niño mejora.
Alta al domicilio – La mayoría de los niños que requieren hospitalización están suficientemente bien en tres o cuatro días para regresar a su casa.
PREVENCIÓN – Hay diversas maneras de prevenir la bronquiolitis severa:
- Evitar fumar en el domicilio del niño porque aumenta el riesgo de enfermedad respiratoria.
- Lavar las manos frecuentemente con agua y jabón, especialmente antes de tocar un niño. Idealmente las manos deben ser humedecidas con agua y un jabón normal o antimicrobiano, y frotarlas juntas durante 15 a 30 segundos. Las manos deben aclararse profundamente y secarse con una toalla de único -uso.
- Utilizar esponjas o toallitas de manos con alcohol. Son una buena alternativa para desinfectar las manos si no se dispone de un lavabo. Las toallitas de manos deben extenderse sobre la superficie entera de las manos, dedos y muñecas hasta secarse. Cuando se dispone de un lavabo, las manos visiblemente sucias deben lavarse con agua y jabón.
- Evitar a otros adultos o niños con infección de vías respiratorias altas. Puede ser difícil o totalmente imposible evitar a las personas enfermas, aunque los padres pueden intentar limitar el contacto directo. Además los niños enfermos no deben ir a la escuela a causa de que puede contagiar a otros niños.
- Se recomienda la vacunación anual de la gripe para todos los niños de 6 meses a 5 años, de las personas que están en contacto con niños menores de 5 años, y los cuidadores de niños más pequeños de 5 años.
- Los niños menores de 2 años con enfermedad pulmonar crónica o cardiaca, así como los niños nacidos pre-término (< de 35 semanas) puede dárseles una inmunización para prevenir la infección severa por VSR que requiere hospitalización. Palivizumab se da como una inyección intramuscular una vez al mes durante cinco meses comenzando antes de la estación del VSR. Hay bajo riesgo de serios efectos con palivizumab.
BRONQUIOLITIS Y ASMA – Hay interés en la relación entre la bronquiolitis en los niños y el desarrollo ulterior de asma. Algunos estudios han notado un aumento del riesgo de asma siguiendo un episodio de bronquiolitis, aunque no es claro si el riesgo de asma está aumentado debido a bronquiolitis u otros factores de riesgo (por ejemplo, predisposición genética a padecer asma, irritantes del medio ambiente tales como el humo de cigarrillos).
La primera vez que un niño desarrolla sibilancias, puede ser difícil conocer si es causada por bronquiolitis o asma. En la mayor parte de los casos la primera vez de la respiración sibilante está causada por virus. Una historia de episodios recurrentes de sibilancias y una historia familiar de asma, alergias nasales, o eczema apoya el diagnóstico de asma. Los virus frecuentemente desencadenan ataques de asma en los niños con asma.
CUANDO BUSCAR AYUDA – Si, en cualquier momento, un niño desarrolla hechos de agravamiento de la bronquiolitis severa, el padre debe buscar atención médica inmediata. Esto incluye:
- Dificultad para respirar o parecer agotado por el trabajo de respirar
- Piel pálida o con una coloración azulada
- Periodos de tos severa
- Retracción severa de la piel alrededor de las costilla y base de la garganta con la respiración
- Si el niño cesa de respirar
Los padres no deben intentar llevar su niño al hospital si el niño está severamente agitado, cianótico, luchando para respirar, cesa de respirar, o está excesivamente somnoliento (letárgico); debe llamarse a los servicios médicos de urgencias, disponibles en la mayor parte del país.
Un padre debe llamar al médico si:
- El niño tiene fiebre (temperatura mayor de 38ºC), particularmente para niños menores de 90 días (Ver tabla 1)
- El niño tiene síntomas o signos de bronquiolitis
- El niño tiene dificultad para alimentarse o tiene los pañales menos húmedos de lo normal
- Hay duda o preocupación acerca de la enfermedad del niño
RESUMEN
- La bronquiolitis es una infección de la parte inferior de los pulmones que ocurre en niños menores de 2 años de edad.
- La bronquiolitis está habitualmente causada por un virus (virus sincitial respiratorio o VSR), la cual causa tumefacción de las pequeñas vías aéreas (bronquiolos). La inflamación causa que las vías aéreas estén parcialmente o totalmente bloqueada, lo cual puede reducir la cantidad de oxígeno en la sangre.
- Los signos de bronquiolitis incluyen dificultad para respirar, respiración rápida, sibilancias (un silbido o sonido anormal cuando el niño espira), y tos frecuente.
- La bronquiolitis evoluciona bien sin tratamiento en la mayor parte de los niños. Los padres deben mirar cuidadosamente los signos de agravamiento, mantener al niño lejos del humo de tabaco, tratar la fiebre si es necesario con medicamentos para reducirla, y ofrecer muchos líquidos. El uso de un humidificador puede ayudar.
- Los niños que tienen dificultad para respirar, cesan de respirar, se ponen azules alrededor de la boca, o tienen problemas para alimentarse deben ser visto por un médico. Estos niños pueden requerir oxígeno, líquidos por vena, y pueden necesitar estar estrechamente vigilados en el hospital hasta que comiencen a mejorar.
- El VSR puede ser contagiado de una persona a otra por la tos, estornudos o la respiración. El VSR puede ser transportado también por las manos. Un niño con VSR debe mantenerse alejado de otros niños y de cualquiera con enfermedad pulmonar o cardiacas crónicas y los que tengan un debilitado sistema inmune.
DONDE OBTENER MÁS INFORMACIÓN – Su médico es la mejor fuente de información para cuestiones y preocupaciones relacionadas con el problema médico de su hijo. Debido a que no hay dos pacientes iguales y las recomendaciones pueden variar de una persona a otra, es importante buscar el consejo de un médico que esté familiarizado con la situación de su hijo.
www.nlm.nih.gov/medlineplus/healthtopics.html (National Library of Medicine)
www.aap.org/healthtopics/commonillness.cfm (American Academy of Pediatrics)
http://familydoctor.org (American Academy of Family Physicians)
www.kidshealth.org (The Nemours Foundation)
La bronquiolitis es una infección del tracto respiratorio inferior que ocurre en niños menores de dos años. Es causada por un virus y raramente por una bacteria. Los virus causan inflamación de las pequeñas vías aéreas (bronquiolos). La inflamación lleva a bloqueo parcial o completo de las vías aéreas, que causa sibilancias (un sonido parecido a un silbido escuchado durante la espiración). Cuando las vías aéreas están parcialmente o totalmente bloqueadas, entra menos oxígeno en los pulmones, causando potencialmente una disminución en el nivel de oxígeno de la sangre.
Cuestiones acerca de la fiebre en los niños
¿Qué es fiebre?
La definición de fiebre depende del sitio donde se mide:
- Temperatura rectal > 38º
- Temperatura oral > 37.5º
- Temperatura axilar > 37.2º
- Chupete digital > 37.8º
¿Cómo mido la temperatura de mi hijo?
El mejor método para medir la temperatura depende de diversos factores. En todos los casos, la temperatura rectal es la más exacta. Sin embargo, las medidas de la temperatura en la boca (para niños mayores de 4 o 5 años) u oído (para niños mayores de 6 meses) son exactas cuando se hace propiamente. La temperatura medida en la axila es menos exacta, pero puede ser beneficiosa para un niño menor de 3 meses como el primer test. Si la temperatura axilar es superior a 37.2º, debe medirse la temperatura rectal.
Los termómetros de vidrio no son recomendables debido a los riesgos potenciales de la exposición a mercurio, que es tóxico. Si no se dispone de otro termómetro, asegurarse de “sacudir hacia abajo” el termómetro de vidrio antes de utilizarlo.
Medida de la temperatura rectal
El niño debe estar con el estómago hacia abajo sobre las rodillas de un adulto. Aplicar una pequeña cantidad de vaselina en el extremo del termómetro. Insertar suavemente el termómetro en el ano del niño.
La punta plateada del termómetro debe estar un cuarto o media pulgada dentro del recto.
Mantener el termómetro. Un termómetro de vidrio requiere 2 minutos mientras la mayoría de los termómetros digitales necesitan menos de 1 minuto.
Medida de la temperatura oral
Limpiar el termómetro con agua fría y jabón. Aclarar con agua. No medir la temperatura en la boca del niño si ha consumido un alimento o bebida fría en los últimos 30 minutos.
Colocar la punta del termómetro debajo de la lengua del niño hacia atrás. Explicar al niño o niña que sostenga el termómetro con sus labios.
Mantener los labios sellados alrededor del termómetro. Un termómetro de vidrio requiere alrededor de 3 minutos mientras el digital necesita menos de 1 minuto.
Medida de la temperatura axilar
Colocar la punta del termómetro en la axila seca del niño.
Sostener el termómetro en el lugar sosteniendo el codo del niño contra el tórax durante 4 a 5 minutos.
Según UpToDate
